日本人の失明原因の第1位といわれる「緑内障」。40歳以上の日本人の約20人に1人が罹患していると推定されていますが、初期の段階では自覚症状が乏しいため、かなり進行してから初めて受診する人が少なくありません。ご両親が「見えにくい」「見え方がおかしい」といった違和感を訴えた場合は、早めに眼科を受診することが大切です。気づかないうちに進行する緑内障の特性と、失明を防ぐための治療法や生活習慣のポイントについて解説します。
緑内障は初期の段階では、ほとんど自覚症状がありません。まずは、見え方をチェックしてみましょう。
上の写真を両目で見たとき、片目で見たときのそれぞれの見え方をチェックしてみましょう。木の輪郭や、草原・空の色合いなどに違和感はありませんか?
上の写真のように、視野の一部が欠けて見える場合、緑内障の可能性があります。
次に、目の状態などをチェックしてみましょう。以下のリストに当てはまるものはありますか? 当てはまる項目がある場合、緑内障のリスクが高い、あるいはすでに発症している可能性があります。
【見え方のチェック】
□ 視野の一部が欠けている
□ 光を見ると光の輪が見える
□ 強い近視がある
□ ステロイド薬(内服薬・外用薬)を長期間使用している
□ 近親者に緑内障の人がいる
特に「見えにくさ」を自覚している場合は、早めに眼科を受診しましょう。
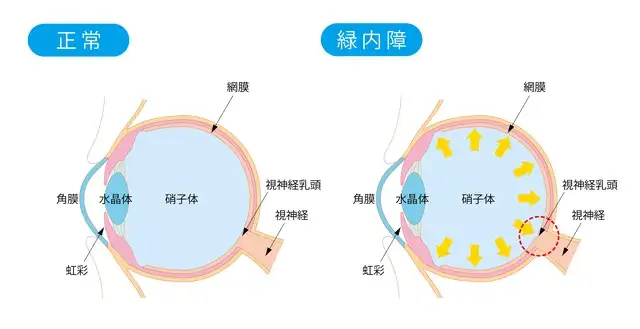
目の中には「房水(ぼうすい)」と呼ばれる水が流れており、眼球内の圧力(眼圧)を一定に保っています。何らかの原因で房水の排出がうまくいかなくなると、その量が増えて眼圧が上昇し、目の奥にある視神経乳頭が圧迫されます。その結果、視神経が徐々に傷つき、視野が少しずつ欠けていきます。これが「緑内障」です。
では、なぜ進行するまで気づきにくいのでしょうか。人間の視神経は約100万本あり、束になって機能しています。眼圧が上がると、まず周辺を見る視神経から障害され、最も重要な「中心を見る視神経」は最後まで守られる傾向があります。
さらに、私たちは普段、両目で物を見ているため、片方の目の視野が欠けていても、もう一方の目が補ってしまい、異常に気づくのが遅れてしまうのです。このことから緑内障は「沈黙の病気」とも呼ばれています。

緑内障は、眼圧や房水の排出口である「隅角(ぐうかく)」の状態によっていくつかのタイプに分類されます。
●開放隅角緑内障:房水の排出口にある網目状の組織が目詰まりし、流れが悪くなる
●閉塞隅角緑内障:房水の排出口が狭くなり、流れが妨げられる
●続発緑内障:糖尿病やブドウ膜炎、ステロイド薬の長期使用などが原因で起こる
「緑内障=眼圧が高い病気」と思われがちですが、実は日本人の緑内障患者の多くは、眼圧が正常範囲(10〜21mmHg)にある「正常眼圧緑内障」です。
一般的に「正常」とされる眼圧であっても、その人の視神経にとっては負担が大きい場合や、視神経自体が弱い場合には、緑内障を発症することがあります。そのため、健康診断で「眼圧は正常」と言われても、緑内障ではないとは言い切れません。40歳を過ぎたら、眼圧検査だけでなく、眼底検査や視野検査などを組み合わせた定期的なチェックが重要です。

緑内障の診断には、複数の検査を組み合わせて行います。医療機関によって対応していない検査もあるため、事前に確認しておくと安心です。
●眼圧検査
眼球内の圧力(目の硬さ)を測定します。目の表面に空気を吹きつけて一時的に角膜をへこませ、へこみ具合から眼圧を測定する方法が一般的です。
●眼底検査
眼底カメラや検眼鏡で目の奥の状態を直接観察します。視神経の萎縮や出血、黄斑の変性など、緑内障をはじめとする目の病気の兆候をとらえるのに役立つ検査です。
●視野検査
見える範囲や感度を調べる検査です。緑内障の進行度合いを判定するために不可欠ですが、体調や慣れによって結果が変動しやすいため、長期的な変化を医師が判断します。
●隅角検査
特殊なレンズで角膜と虹彩の境目にある隅角を調べ、房水の排出口の状態を検査します。開放隅角緑内障か閉塞隅角緑内障かを判別するために行います。
●OCT検査
光干渉断層計という装置を用い、網膜の断層像を見る検査です。眼底検査や診察よりも網膜を詳細に確認できるため、緑内障の早期診断や微細な変化の発見に有効です。

緑内障治療の基本は、「眼圧を下げること」です。一度傷ついた視神経は元に戻りませんが、眼圧を下げることで、進行を抑えることができます。研究により、治療前の眼圧から20〜30%下げることが目安とされています。
重要なのは「治療を中断しないこと」です。点眼治療を始めても、1年後には約4割、2年後には半数の方が治療を中断しているという報告があります。「見え方に変化がないから」「しみるから」「面倒だから」と自己判断でやめてしまうと、失明リスクは急激に高まります。早期発見と治療継続が、視力を守る最大のポイントです。
近年、点眼薬の種類は格段に増えています。大きく分けると、「房水の排出を促すタイプ」と「房水が作られるのを抑えるタイプ」の2つがあります。現在使われている主な点眼薬は以下の通りです。
●プロスタグランジン関連薬(PG関連薬):現在の第一選択薬
代表薬:ラタノプロスト、トラバタンズ、タプロス、ルミガンなど
特徴:1日1回の点眼で効果が長く続き、眼圧を下げる力も強いため、現在最も多く使われています。房水の排出を促進します。
注意点:副作用として、まつげが伸びたり、目の周りが黒ずんだり(色素沈着)、黒目の色が濃くなったり、まぶたがくぼんだりすることがあります。
●β(ベータ)遮断薬:古くから実績がある薬
代表薬:チモロール、ミケランなど
特徴:房水が作られるのを抑えます。PG関連薬が登場するまでは主役だった薬で、効果が安定しています。
注意点:心臓や肺に持病がある人(ぜんそくや心不全、徐脈など)は、症状が悪化する恐れがあるため、使用できない場合があります。
●新しいタイプの点眼薬
アイファガン(α2刺激薬):房水の産生抑制と排出促進のダブル効果があり、視神経を保護する作用も期待されています。
グラナテック(ROCK阻害薬):従来の薬とは異なる排出経路(主流出路)を広げる新しい薬です。充血しやすいのが特徴です。
エイベリス(EP2受容体作動薬):新しい仕組みで排出を促します。プロスタグランジン関連薬のような色素沈着が少ないのがメリットです。
●負担を減らす「合剤(ごうざい)」の活用
「複数の目薬をさすのが大変」「さし忘れてしまう」という悩みは多くの患者さんが持っています。そこで最近増えているのが、2つの成分を1本にまとめた「配合点眼液(合剤)」です。
メリット:1日2〜3本さしていたものが1本で済み、点眼回数が減るため、負担が大幅に軽くなります。
代表例:ザラカム(β遮断薬+PG関連薬)、アイラミド(炭酸脱水酵素阻害薬+α2刺激薬)など多数。
また、緑内障の薬は日々進化しています。海外ではすでに承認され、日本でも導入が期待されている「次世代の薬」もあります。
「副作用が気になる」「回数が多くて大変」といった場合は、主治医に相談して薬の種類や合剤への変更を検討してもらいましょう。自分に合った薬を見つけ、毎日確実に点眼し続けることが、治療効果を最大化するカギです。

点眼薬で十分に眼圧が下がらない場合や、副作用で使えない場合には、レーザー治療や手術が検討されることもあります。これらの治療は、あくまで眼圧を下げて進行を遅らせるためのもので、視力を回復させる治療ではありません。治療の時期や方法は、生活状況も含めて医師と慎重に相談することが大切です。
●レーザー治療:代表的なものに選択的レーザー線維柱帯形成術(SLT)があります。SLTは、眼圧の排出口である線維柱帯にレーザーを照射し、房水の流れを改善することで眼圧を下げる治療です。点眼薬の代わり、あるいは点眼薬と併用して行われることがあり、目への負担が比較的少ないのが特徴です。また、急性緑内障発作の予防や眼圧下降を目的として、レーザー治療が行われることもあります。
●手術:目の中の水の排出口(線維柱帯)を切開したり、新たなバイパスを作ったりして眼圧を下げます。ただし、手術をしても視力が回復するわけではなく、あくまで「眼圧を下げて進行を遅らせる」ことが目的です。また、術後に一時的に視力が下がることがあるため、手術時期は医師と慎重に相談する必要があります。

緑内障は一度診断されると、生涯にわたって目薬による治療が続きます。治療の主役はあくまで「眼圧を下げる点眼薬」ですが、実は毎日の生活習慣も進行予防に大きく関わっています。医師が推奨する「緑内障の進行を防ぐ6つの習慣」を解説します。
①何よりも「治療を中断しない」こと
緑内障で失明に至ってしまう最大の原因は、「発見が遅れること」と「治療を自己判断でやめてしまうこと」です。自覚症状がないためつい油断してしまいますが、早期に治療を開始し継続すれば、多くの場合で失明を防げることがわかっています。
②「禁煙」で視神経へのダメージを防ぐ
タバコの煙に含まれるニコチンやタール、一酸化炭素は、血管を収縮させて眼圧を上昇させるだけでなく、視神経を直接傷つける可能性があります。緑内障だけでなく、加齢黄斑変性など他の目の病気のリスクも高めるため、喫煙者は禁煙しましょう。
③「緑の葉物野菜」と「果物」を積極的にとる
食事は視神経の血流改善や保護に役立ちます。特に以下の食材が推奨されています。
・緑の葉物野菜(ほうれん草、小松菜、春菊など):これらに含まれる「硝酸塩」は、体内で一酸化窒素(NO)に変わり、血管を広げて血流を良くする働きがあります。緑の葉物野菜をたくさん食べることで緑内障の発症リスクが20%以上低いとするデータもあります。
・果物(特にキウイフルーツなど):1日に3回以上果物を食べると、リスクが大きく低下するという報告があります。ビタミンCやE、抗酸化作用のある成分が視神経の保護に役立つ可能性が示唆されています。ジュースにすると食物繊維が失われるため、生の果物をそのまま食べるのがポイントです。
④ 「1日5,000歩」の運動習慣
適度な運動は血流を良くし、眼圧を下げる効果があります。
・ウォーキング:1日5,000歩程度歩いたり、有酸素運動を週3回(1回30〜45分)行ったりすることで、眼圧が低下したという報告や、視野欠損の進行が抑制されたというデータがあります。
【注意! やってはいけない運動】 ただし、「息を止めて行う筋力トレーニング」や、ヨガの「逆立ちのポーズ(頭が下になる姿勢)」は避けましょう。胸腔内圧を上げ、眼圧を急上昇させるリスクがあります。筋トレをする際は、息を止めずにゆっくり吐きながら行うのがコツです。
⑤「ステロイド薬」の使用には注意する
他の病気の治療でステロイド(内服、塗り薬、注射など)を使用する場合、副作用として眼圧が上昇することがあります。人によっては眼圧が40mmHg近くまで上がっても自覚症状が出ないことがあるため、ステロイドを長期間使用する際は、必ず定期的に検査を受けましょう。
⑥ストレスケアと「深呼吸」
ストレスなどで自律神経が乱れると、目の血流が悪くなり眼圧に悪影響を与えることがあります。ストレス対策としておすすめなのが「マインドフルネス瞑想」です。「今、ここ」に意識を集中する瞑想を続けることで、眼圧の低下がみられたという研究報告があります。瞑想が難しい場合は、「5秒かけて鼻から息を吸い、5秒かけて口から吐く」という深呼吸だけでも効果的です。

著者:真鍋佑介(まなべ・ゆうすけ)
岐阜市で真鍋眼科院長を務める日本眼科学会認定の眼科専門医で、緑内障診療を専門としつつ、白内障手術や小児近視予防など幅広い診療を行う眼科医。金沢医科大学卒業後、岐阜大学病院や関連施設で経験を重ね、緑内障外来で多数の症例を担当してきた経歴を持ち、その臨床経験を基盤に2021年に真鍋眼科を開院。診療では、検査画像や数値をモニターに映しながら視覚的に示し、患者が自分の目の状態を理解したうえで治療方針を選べるようにする説明スタイルが特徴。診療の傍ら、目の健康に関する一般書『一生目が見える人のすごい習慣』などの著書を執筆し、雑誌・Webメディアでの解説記事やYouTubeチャンネル「真鍋眼科」を通じて情報発信にも積極的に取り組む。
真鍋眼科公式HP
https://manabe-eye-ladies.com/