白内障はシニアにとって非常に身近な病気です。白内障による視力低下により、転倒や骨折のリスクが高まったり、外出がおっくうになって社会とのつながりが希薄になったりすることがある上、視覚からの情報が減ることは、認知機能の低下と関連する可能性も指摘されています。手術を受けるタイミングや、後悔しないための「眼内レンズ選び」のポイントについて、眼科専門医の視点から解説します。
「最近、新聞の文字が読みづらい」「対向車のライトが、以前よりまぶしく感じる」そんな変化を感じていませんか? もしかするとそれは、加齢とともに誰にでも起こりうる目の病気、「白内障」のサインかもしれません。
まずは、上の写真を両目で見たとき、片目で見たときのそれぞれの見え方をチェックしてみましょう。木の輪郭や、草原・空の色合いなどに違和感はありませんか?
上の写真のように、全体にモヤがかかったようにかすんで見える場合、白内障の可能性があります。
次に、目の状態をチェックしてみましょう。以下のリストに当てはまるものはありますか? 当てはまる項目が多いほど、白内障を発症している可能性があります。
【見え方のチェック】
□ モヤがかかったように視界がかすんで見える
□ 対向車や街灯などの光をまぶしく感じる
□ 暗い場所で物が見えにくい
□ 片方の目の視力が低下している
□ 黒目が白っぽく見える
□ 距離感がつかみにくく、つまずきやすくなった
特に「見えにくさ」を自覚している場合は、早めに眼科を受診しましょう。
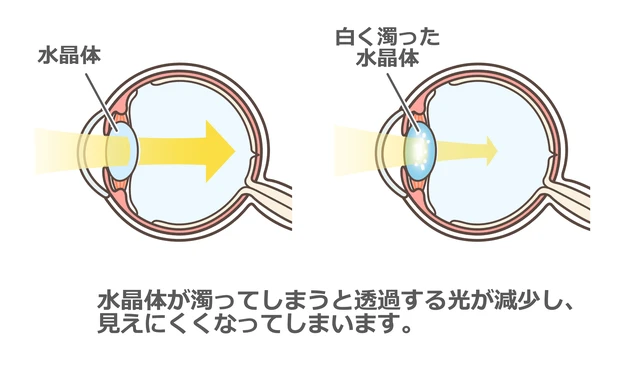
目の中でカメラの「レンズ」の役割を果たしているのが「水晶体(すいしょうたい)」です。健康な水晶体は透明で、厚みを変えることで網膜にピントを合わせています。
白内障は、透明な水晶体が加齢などの影響で白く濁ってくる病気です。濁りによって光がうまく通らなくなったり、目の中で乱反射したりするため、「かすんで見える」「まぶしさを強く感じる」「視力が低下する」といった症状が表れます。また、青色が見えにくくなったり、全体が黄色っぽく見えたりすることもあります。
白内障は50代から増えはじめ、60代では約70%、80代以上の発症率はほぼ100%となります。「白内障は誰もが通る道」であり、避けられない加齢変化の一つといえます。

「白内障=すぐ手術」と思われがちですが、初期段階であれば、点眼薬(目薬)によって進行を遅らせることが可能です。ただし、点眼薬はあくまで進行を抑えるための治療であり、一度濁ってしまった水晶体を透明に戻すことはできません。定期的に眼科を受診し、進行具合を確認することが大切です。
では、いつ手術を受けるべきなのでしょうか。医師が勧める目安は、「日常生活に不自由を感じたとき」です。視力検査の数値だけでなく、本人の感じ方が何より重要です。
・免許更新の視力がギリギリになった
・趣味の読書や手芸が楽しめなくなった
・ゴルフのボールが見えにくくなった
・夜間の運転が怖くなった
このように感じたときが、手術を検討するタイミングです。逆に、日常生活に困っていなければ、急いで手術をする必要はありません。ただし、あまりに放置し過ぎると水晶体が硬くなり、手術の難易度が上がったり、合併症のリスクが高まったりすることもあります。適切な時期については、医師とよく相談しましょう。
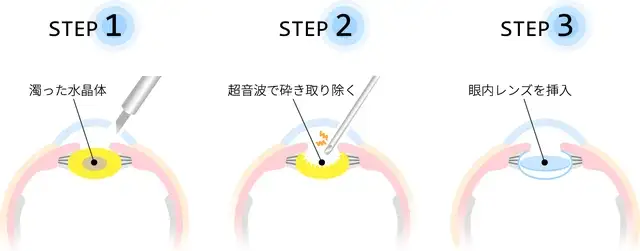
白内障手術の主流は「超音波乳化吸引術」です。白目の部分を2〜3mmほど切開し、濁った水晶体を超音波で砕いて吸引し、代わりに人工の眼内レンズを挿入します。麻酔を行うため痛みはほとんどなく、短時間で終わり、日帰り手術も可能です。日本では年間150万件以上行われており、安全性と精度の高い医療として確立されています。
「高いレンズほど良い?」「保険診療だと見えにくい?」といった疑問を持つ人も多いでしょう。実は、レンズ選びで大切なのは価格ではなく、「自分の生活スタイルに合っているか」です。現在、保険診療の範囲内でも、機能が異なるいくつかのレンズを選ぶことができます。
①単焦点眼内レンズ:くっきり・鮮明に見たい人
最も基本的なタイプで、ピントを「遠く」「中間」「近く」のいずれか1カ所に合わせます。見え方の質(コントラスト)が最も高く、映像がくっきり見えるのが最大の特徴です。
こんな人におすすめ
・眼鏡をかけてもいいから、とにかくきれいに見たい人
・夜間の運転が多い人(光のにじみが少ないため)
②焦点深度拡張型単焦点レンズ:中間距離も少し楽に
単焦点レンズの鮮明さを保ちつつ、パソコンや料理の手元(60〜70cm)を見やすくしたレンズです。「テクニス・アイハンス」「NSP-3」「インプレス」などが該当し、保険診療の範囲内で選択することが可能です。
こんな人におすすめ
・家事やパソコン作業を快適にしたい人
・完全な「眼鏡なし」までは求めず、手元の細かい文字には老眼鏡を使ってもよい人
③多焦点眼内レンズ:眼鏡の使用を減らせる
保険診療で使える唯一の多焦点レンズが「レンティスコンフォート」です。遠くから50cm程度までカバーできるため、日常生活での眼鏡の使用頻度を減らすことができます。ただし、光がにじむ(ハロー、グレア)や、文字が二重に見える(ゴースト)といった特有のクセが出ることがあります。
こんな人におすすめ
・なるべく眼鏡を使いたくない人
・多少の見え方のクセは許容できる人
単焦点眼内レンズは、「ピントが合う距離が限られる」「合わない距離では眼鏡が必要になることがある」といわれますが、コントラスト(見え方のキレ)が最も良いという非常に大きなメリットがあります。

「保険診療のレンズ」と「自費(または選定療養*)のレンズ」の価格差に、驚かれる人は少なくありません。「高いレンズを入れれば、若い頃のように何でも見えるようになるのでは?」と期待したくなりますが、実はそう単純な話ではありません。高機能なレンズにはメリットがある一方で、構造上の「クセ」や「苦手なこと」も存在します。
保険診療で使用される一般的なレンズ(単焦点レンズ)は、ピントが合う距離が1ヶ所に限られます。一方、自費診療や選定療養で扱われる「多焦点眼内レンズ」は、「遠く」「中間」「近く」など、複数の距離にピントが合うよう設計されています。
最大のメリットは、眼鏡をかける頻度を劇的に減らせる点です。「眼鏡なしで生活したい」という強い希望がある人にとっては、有力な選択肢といえるでしょう。しかし、選ぶ前に、以下の「弱点」を知っておくことも非常に重要です。
①「くっきり感」が落ちる(ワキシービジョン)
多焦点レンズは、目に入ってきた光を「遠く用」「近く用」などに分配します。そのため、1つのピントに届く光の量が減り、見え方の質(コントラスト)が低下しやすくなります。視力検査の数値は「1.2」と良好でも、本人は「なんとなく全体が白っぽい」「膜がかかったように見える」と感じることがあり、これを「ワキシービジョン」と呼びます。
②夜間の光が不自然に見える(ハロー、グレア)
夜間の光が不自然に見えることがあります。夜、街灯や対向車のライトを見ると、光の周りに輪がかかって見える「ハロー」や、強いまぶしさを感じる「グレア」が生じる場合があります。特に夜間の運転が多い人にとっては、ストレスになる可能性があります。
③「40cmの壁」
「近くが見える」といっても限界があります。現在の技術では、40cmよりも近い距離、例えば、針に糸を通す作業や、かなり近づけてスマートフォンを見るような動作は、多焦点レンズが苦手とする領域です。そのため、細かい作業を行う際には、老眼鏡が必要になることも少なくありません。
*選定療養…「保険診療(標準的な治療)」と「自由診療(保険外で全額自己負担での治療)」を組み合わせて受けることができる制度(併用療養費制度)のひとつのこと。本稿で言及されている通常の診察・手術費用は保険適用ですが、レンズの差額分のみが自己負担となっている。

光のにじみやコントラストの低下など、多焦点レンズの弱点を克服するために登場したのが、「焦点深度拡張型(EDOF)」と呼ばれる新しいタイプの眼内レンズです。中でも注目されているのが「テクニス ピュアシー」です。
テクニス ピュアシーは、単焦点レンズに近い「くっきりとした自然な見え方」を保ちながら、見える範囲を中間距離まで広げたレンズです。パソコン作業や料理など、日常生活で使うことの多い距離が、裸眼で見やすくなるのが特徴です。
多焦点レンズ特有のハローやグレアが比較的少なく、多少度数にズレが生じても見え方が大きく崩れにくい点もメリットとされています。ただし、読書などの細かい文字を見る際には、老眼鏡が必要になる場合があります。
テクニス ピュアシーは、選定療養の対象となる多焦点眼内レンズです。白内障手術や診察・検査などの費用については健康保険が適用されますが、多焦点眼内レンズの費用については選定療養として自己負担となります。

医師の視点では、以下のような人は無理に多焦点レンズを選ばず、見え方の質が高い「単焦点レンズ」を第一候補にすることが勧められています。
目の病気がある人:加齢黄斑変性や緑内障、糖尿病網膜症などがある場合、多焦点レンズによるコントラスト低下が見えにくさを助長するリスクがあります。
角膜の形がいびつな人(不正乱視):多焦点レンズを入れると、にじみやぼやけを強く感じやすくなります。
軽い近視の人:元々、裸眼で手元がよく見えていた人が多焦点レンズを入れると、「今までより手元のキレが悪くなった」と後悔することがあります。
「必要な時だけ眼鏡をかければいい」と割り切れる人:実はこのタイプの人が、術後の満足度が最も高く、トラブルが少ないといわれています。

快適な見え方は、レンズの種類だけでなく、度数の合わせ方によっても大きく左右されます。
①ピントの位置は「遠く」か「近く」だけ?
ピント設定は、「遠く(0D)」か「手元(−3D・30cm合わせ)」の二択ではありません。生活スタイルに合わせて、さまざまなピント合わせが可能です。単焦点レンズにも、実はある程度の見える範囲(焦点深度)があり、この特性を上手に生かすことが、レンズ選択の大きなポイントになります。
例えば、
・−1.5D(中間合わせ):約70cm
・−2.0D(近方寄り):約50cm
といったように、細かくピントを調整することができます。度数設定を適切に行うことで、単焦点レンズでも日常生活がかなり快適になるケースは少なくありません。そのために最も重要なのが、「どの距離を、どの場面で一番よく使うのか」を確認する事前のカウンセリングになります。
②眼鏡なしの範囲を広げる「マイクロモノビジョン」
左右の眼内レンズの度数をわずかにずらす「マイクロモノビジョン」という方法もあります。0.5D〜0.75D程度の差をつけることで、単焦点レンズのクリアな見え方を保ちつつ、眼鏡なしで見える範囲を広げることができます。費用を抑えながら快適さを手に入れたい人に向いています。
③乱視があるなら「トーリック眼内レンズ」を
乱視があるのにそのまま手術をすると、術後も視界がにじみます。乱視の方は乱視矯正機能がついた「トーリック眼内レンズ」を選ぶことで、見え方の質を大きく向上させることができます。これも保険適用です。

白内障手術後に慌てないように、起こりうる変化や、まれに生じるリスクについてあらかじめ知っておくことが大切です。
術後しばらくは見え方が変わる:翌日によく見えても、その後少し変動することがあります。安定するには2週間〜1カ月程度かかります。
エッジグレア(キラつき):眼内レンズの縁に光が反射して、視界の端がキラキラ光ることがありますが、多くは時間とともに気にならなくなります。
飛蚊症(ひぶんしょう):白内障の濁りが取れることで、もともとあった目の中の濁り(飛蚊症の原因となる物質)が、逆にはっきりと見え始めてしまうことがあります。
白内障手術は一生に一度の大切な選択です。「高いレンズ=正解」ではありません。自分の目の状態や生活スタイル(運転をするか、細かい作業が好きかなど)に合わせて選ぶことが大切です。医師任せにせず、「自分はどのような生活を送りたいのか」をしっかり伝え、術前に見え方のシミュレーションを行うことで、納得のいく視界を目指しましょう。
構成:研友企画出版

著者:真鍋佑介(まなべ・ゆうすけ)
岐阜市で真鍋眼科院長を務める日本眼科学会認定の眼科専門医で、緑内障診療を専門としつつ、白内障手術や小児近視予防など幅広い診療を行う眼科医。金沢医科大学卒業後、岐阜大学病院や関連施設で経験を重ね、緑内障外来で多数の症例を担当してきた経歴を持ち、その臨床経験を基盤に2021年に真鍋眼科を開院。診療では、検査画像や数値をモニターに映しながら視覚的に示し、患者が自分の目の状態を理解したうえで治療方針を選べるようにする説明スタイルが特徴。診療の傍ら、目の健康に関する一般書『一生目が見える人のすごい習慣』などの著書を執筆し、雑誌・Webメディアでの解説記事やYouTubeチャンネル「真鍋眼科」を通じて情報発信にも積極的に取り組む。
真鍋眼科公式HP
https://manabe-eye-ladies.com/