「旅行に行きたいけれど、尿もれが気になって……」と、外出や旅行を控えているという人もいるかもしれませんが、外出しづらくなったり、行動範囲が狭まったりすると、生活の質(QOL)が低下しかねません。そこで今回は、安心してお出かけできるよう、外出中の不安を解消するための尿もれ対策やケア方法をご紹介します。

尿もれは男性より女性に多くみられますが、その理由として「尿道の構造の違い」があります。①女性のほうが男性より尿道が短い、②男性の尿道がL字形に曲がっているのに対して女性は真っすぐ外に向かっている、という2つの点から尿もれしやすくなるのです。
加えて、膀胱や尿道、子宮、直腸などを支えている「骨盤底」の筋肉群が出産で傷んで緩むことも、尿もれの原因になります。
尿もれにはいくつかのタイプがあり、女性の尿もれの約半数を占めるのが「腹圧性尿失禁」です。これは、おなかに力が入ったときに尿がもれてしまうもので、せきやくしゃみのときはもちろん、大笑いしたとき、スポーツをしているとき、重いものを持ち上げるために力を入れたときなどにも起こります。
日本大学医学部泌尿器科学系泌尿器科学分野主任教授・教授の髙橋悟先生は、「40歳以上、2回以上の出産、肥満などによって、腹圧性尿失禁の発症リスクが高まることがわかっています」と話します。
腹圧性尿失禁に次いで多いのは、「切迫性尿失禁」です。こちらは、尿意を感じたときに我慢できずにすぐにもれてしまうもので、腹圧性尿失禁と合併する場合があります。女性の尿もれはほとんどがこの2つのタイプなので、ぜひ知っておいてください。

腹圧性尿失禁は、尿道を十分に締めつけられなくなって起こります。その主な原因は、骨盤底の緩みと、尿道を締める働きをする尿道括約筋の機能低下です。
軽度の腹圧性尿失禁であれば、骨盤底を締める「骨盤底筋体操」が有効で、適切に行えば2~3カ月で約70%は改善に向かうといわれています。軽度や中等度の尿もれで骨盤底筋体操だけでは改善しない場合は、尿もれの回数や量を減らす薬物療法を加えることもありますが、髙橋先生は「まだあまり有効な薬がないのが実情」だと話します。
薬物療法でも十分な効果が得られない場合や、重度の尿もれがみられる場合は、手術を検討することになります。一般的な手術としてあげられるのは、腹圧がかかっても尿道が開かないようにテープで尿道を支えるTVT手術ですが、現在、改良型のTOT手術も行われます。
そのほか、電気や磁気の刺激によって骨盤底を鍛え、尿道括約筋の収縮力を高める干渉低周波療法と呼ばれる刺激療法もあります。この療法は骨盤底筋体操と同様の効果が得られるとされています。
「女性を対象にした泌尿器科や尿失禁外来もあります。尿もれを『年齢のせい』だとあきらめないで、泌尿器科医に相談してください」と髙橋先生。以下に、骨盤底筋体操を紹介しますが、症状が気になるようなら、初期段階であっても泌尿器科に相談してみましょう。
〈腹圧性尿失禁の改善に有効な「骨盤底筋体操」〉
1. あお向けに寝てひざを立てるのが基本姿勢です。椅子に座った状態や立ったまま行ってもかまいません。
2. 腟や肛門、尿道に意識を集中させ、「ギューッ」と胃のほうに引き上げる感じで締めましょう(おならや尿を我慢する要領)。腹筋には力を入れずに行うのがポイントです。10秒間引き締めたら、「パー」と10 秒間リラックスしてください。
3. 素早く「キュッと締める・パッと緩める」を10 回くり返します。
4. 2〜3を1セットとし、1日に2~3セット行いましょう。

中高年の排尿トラブルでよくみられるものに、頻尿があります。このうち、急に尿意が起こったり、もれたりする場合は「過活動膀胱」が疑われます。
脳が「排尿を我慢して」と指令を出したにもかかわらず、なんらかの原因で膀胱の筋肉が勝手に過剰収縮してしまうのが過活動膀胱です。尿意が頻繁に起こり、我慢できずにそのままもれてしまうケースも多く、約半数は切迫性尿失禁を伴っていると考えられています。
過活動膀胱の4大症状は下記のとおりで、1つでも当てはまれば、過活動膀胱の可能性があります。
〈過活動膀胱の4大症状〉
①尿意切迫(突然の尿意でトイレに駆け込む)
②昼間頻尿(日中8回以上)
③夜間頻尿(就寝時1回以上)
④切迫性尿失禁(突然尿意が起こり、もれる)
過活動膀胱の原因について、髙橋先生は「加齢による排尿機能の低下、骨盤底の衰え、脳血管障害などが考えられますが、まだわからないことも多く、約80%は原因不明です」と話します。
「ただし、過活動膀胱はいろいろな方法で改善できるので、まずは泌尿器科医に相談してみてください。その際、排尿の回数や量などを記録した排尿日誌があると、より有効な治療を見つける手がかりになります」(髙橋先生)
排尿日誌のつけ方の例は、以下のとおりです。
〈排尿日誌のつけ方〉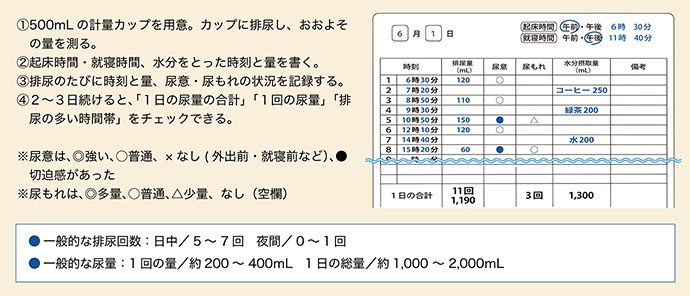
〈排尿日誌のつけ方〉
①500mLの軽量カップを用意。カップに排尿し、おおよその量を測る。
②起床時間・就寝時間、水分をとった時刻と量を書く。
③排尿のたびに時刻と量、尿意・尿もれの状況を記録する。
④2~3日続けると、「1日の尿量の合計」「1回の尿量」「排尿の多い時間帯」をチェックできる。
※尿意は、◎強い、〇普通、×なし(外出前・就寝前など)、●切迫感があった
※尿もれは、◎多量、〇普通、△少量、なし(空欄)
●一般的な排尿回数:日中/5~7回、夜間/0~1回
●一般的な尿量:1回の量/約200~400mL 1日の総量/約1,000~2,000mL

過活動膀胱の治療は主に、飲水コントロールを中心とした生活習慣の見直し、膀胱訓練、骨盤底筋体操、薬物療法の組み合わせで進められます。
ここでは、飲水コントロール、膀胱訓練、薬物療法について、チェックすべきポイントを紹介しましょう。
●飲水コントロール
水分は控えすぎるのも、とりすぎるのもよくありません。1日3食をきちんととったうえで、水やお茶を1L程度プラスするのが目安となります。排尿日誌をつける際は、おおまかな飲水量もチェックしましょう。
●膀胱訓練
尿意を感じてもトイレに行くのを我慢して、膀胱に尿をたくさんためられるようにする訓練です。始めは1日数回5分くらい我慢します。1週間続けて成功したら、我慢する時間を10分、15分と延ばしていきます。排尿間隔が2~3時間になって、1回の排尿量が200~400mLになったら目標達成です。
●薬物療法
主に、膀胱の過剰な収縮を抑える抗コリン薬やオキシブチニン貼付薬、膀胱を緩ませ膀胱の容量を増やすβ3作動薬であるミラベグロンやビベグロンなどが使われます。
これらの治療法で十分な効果が得られない場合には、干渉低周波療法と同様のしくみで骨盤底筋を鍛える「磁気刺激療法」、体内植え込み式装置で排せつにかかわる神経に持続的に電気刺激を与える「仙骨神経電気刺激療法」といった治療法があります。
また、難治性の過活動膀胱には、筋肉を緩める作用のある薬剤を膀胱壁の筋肉内に注射する「膀胱鏡下ボトックス膀胱壁内注入療法」があります。

男性の前立腺が肥大するのは、老化現象の1つで、誰にでも起こることです。とはいえ、前立腺肥大症は、中高年男性の排尿トラブルの最大の原因でもあります。快適な生活を送るためにも、「生活習慣を見直す」「適切な治療を受ける」などの対策を取りましょう。
前立腺は男性の膀胱のすぐ下にある、尿道を取り囲んでいる臓器です。なぜ前立腺が肥大するのか詳細はわかっていませんが、加齢と男性ホルモンがなんらかの影響をおよぼしているといわれています。
前立腺が肥大して尿道が圧迫されると、その刺激で尿がたまっていなくても膀胱が尿意を脳に伝えてしまいます。そのため、頻繁に尿意を感じ、急にトイレに行きたくなったり、そのままもれてしまったりするのです。
重症化すると、圧迫された尿道が狭くなって尿が出にくくなったり、排尿後も膀胱内に残る尿が増えたり(残尿)、残った尿がチョロチョロもれたり(溢流性尿失禁)といった症状がみられるようになります。
前立腺が肥大しているだけで、とくに症状がなければ問題ありませんが、尿もれや頻尿などの症状が出ていれば、前立腺肥大症として治療の対象になります。
「肥満、高血圧、高血糖、脂質異常の人や、これらを重複してもつメタボリックシンドロームの人はとくに前立腺肥大症のリスクが高いので、まずは前立腺チェックリストで確認してみましょう」(髙橋先生)

前立腺チェックリスト:前立腺肥大症が疑われる7つの症状
※下記の項目に1つでも当てはまる人は、泌尿器科の受診を検討しましょう。
□排尿後も尿が残っている感じがする(残尿感)
□トイレが近い(頻尿)
□尿が途中で途切れる(尿線途絶)
□急に尿意をもよおし、我慢できない(尿意切迫感)
□尿の勢いが弱い(尿勢低下)
□おなかに力を入れないと尿が出ない(腹圧排尿)
□夜中に何度もトイレに起きる(夜間頻尿)

排尿トラブルで受診した際の初診では、尿検査や血液検査、腹部エコー検査などが行われます。また、さらに詳しく調べる際は、直腸指診、尿流検査、残尿測定、直腸エコー検査、X線検査などを受けることになります。
前立腺肥大症の治療のうち薬物療法では、前立腺の緊張をやわらげて尿の通りをよくするα1遮断薬、ホスホジエステラーゼ(PDE)5阻害薬や、肥大した前立腺を小さくする働きがある5α還元酵素阻害薬などが使われます。
これらの薬が効かず、尿が出ない、膀胱結石や尿路の感染症も起こしているという場合は、手術が検討されます。手術は、尿道の出口から内視鏡を挿入し、電気メスで前立腺を内側から削り取る経尿道的前立腺切除術(TURP)が標準的術式です。同じく内視鏡を使い、電気メスやホルニウムレーザーで前立腺の内側部分をくり抜く前立腺核出術や、レーザーによる前立腺蒸散術があります。また最近は内視鏡にて、前立腺にインプラントを留置する前立腺吊り上げ術、水蒸気を注入する水蒸気治療などの低侵襲治療も行われます。
髙橋先生は「どのような治療をする場合も、膀胱訓練や前立腺肥大の症状を緩和する生活習慣の見直しを行うことが大事です」といい、下記のような前立腺への負担を減らす生活習慣をすすめています。
〈前立腺への負担を減らす生活習慣〉
●前立腺を圧迫する長時間の座位を避ける(自転車のサドルによる圧迫にも注意)
●コーヒーやアルコールを飲みすぎない
●刺激物をとりすぎない
●便通をととのえる(便秘の解消)
●ウォーキングなど、定期的に運動する
●下半身を冷やさない

今回は、排尿トラブルについて解説しましたが、実は睡眠障害や糖尿病が排尿トラブルの原因となるケースもあります。
たとえば、睡眠時無呼吸症候群のような睡眠障害があると、血中の酸素濃度が不足して血圧や心拍数が上昇するため、交感神経が優位に働きます。すると、膀胱が収縮しやすくなり、尿意を感じやすい状態になるのです。
一方、糖尿病があると、末梢神経が麻痺して尿意を感じにくくなります。膀胱の収縮力も落ちて、尿をうまく押し出せなくなるため、前立腺肥大症による溢流性尿失禁のように、チョロチョロともれ出るようになる場合があります。
こうした病気を発見するためにも、排尿トラブルがあるときは早めの対応を心がけましょう。
監修:髙橋悟先生
構成:株式会社研友企画出版
日本大学医学部泌尿器科学系泌尿器科学分野 主任教授・教授
1985年、群馬大学医学部卒業。米国メイヨークリニック・フェロー、東京大学医学部泌尿器科助教授、日本大学医学部附属板橋病院病院長などを経て現職。2003年、天皇陛下(現上皇陛下)が入院された際の担当医師団を務める。日本排尿機能学会理事長、日本老年泌尿器科学会理事長などの要職を務める一方、テレビ出演などを通して、尿トラブルの啓発に力を入れている。

著者:MySCUE編集部
MySCUE (マイスキュー)は、家族や親しい方のシニアケアや介護をするケアラーに役立つ情報を提供しています。シニアケアをスマートに。誰もが笑顔で歳を重ね長生きを喜べる国となることを願っています。