骨粗しょう症は、痛みなどの自覚症状がないまま静かに進行し、突然の転倒や骨折をきっかけに「要介護状態」や「寝たきり」につながる恐れのある病気です。
しかし、日頃の運動や食事を工夫することで、骨を丈夫に保ち、介護予防につなげることができます。今回は、理学療法士の視点から骨粗しょう症予防のポイントをわかりやすく解説します。
骨粗しょう症とは、骨密度が減少し骨がもろくなり、骨折しやすくなる病気です。日本では、40歳以上の骨粗しょう症患者が約1,280万人(男性約300万人、女性約980万人)と推定されています。
骨粗しょう症が進行すると、次のような深刻な問題が起こることがあります。
①気づかないうちに骨折している場合がある
背骨が潰されるように折れる「圧迫骨折」が代表的で、自覚症状がほとんどないまま起こることがあります。 その結果、身長が縮んだり、背中や腰が曲がったり、慢性的な腰痛に悩まされたりすることがあります。
②介護が必要になる可能性がある
特に注意が必要なのは、太もものつけ根が折れる「大腿骨頚部骨折(だいたいこつけいぶこっせつ)」です。この骨折は、入院や手術が必要となることが多く、歩行能力の低下につながります。結果として、要介護状態や寝たきりにつながるケースも少なくありません。
骨は一見すると固くて変化しないように思われますが、実際には常に新陳代謝を繰り返している生きた組織です。
古い骨を壊す「骨吸収」と、新しい骨を作る「骨形成」のバランスによって骨の強度は保たれていますが、このバランスが崩れると骨粗しょう症のリスクが高まります。
主な原因は、次の通りです。
①加齢
骨の強度は20歳前後でピークを迎え、その後は徐々に低下していきます。特に高齢期になると骨吸収が骨形成を上回り、骨がもろくなるため、ちょっとした転倒でも骨折につながるリスクが高まります。
②女性ホルモンの減少
女性ホルモンのエストロゲンには、骨吸収を抑える働きがあります。 しかし、閉経によってエストロゲンの分泌が急激に減少すると、骨密度が低下しやすくなり、骨粗しょう症のリスクが高まります。閉経後の女性が骨粗しょう症になりやすいのはこのためです。
③不適切な生活習慣
運動不足による骨への刺激不足が、骨密度の減少につながります。また、日光を浴びる時間が減ると、カルシウムの吸収を助けるビタミンDの生成が不足します。このほか、喫煙や過度の飲酒も骨粗しょう症の原因の一つです。
④栄養不足
骨の主成分であるカルシウムや、骨の形成に必要なビタミンK、ビタミンDの不足が骨粗しょう症の一因となります。
⑤病気や薬の影響
関節リウマチや糖尿病、慢性腎臓病などの持病も原因となります。また、ステロイド薬の長期使用も、骨粗しょう症と関連があるとされています。
これらの要因はひとつだけでなく、複数が重なることで骨粗しょう症を引き起こすと考えられています。
丈夫な骨を維持し、骨折を防ぐためには「運動」と「食事」が欠かせません。ここからは、それぞれの観点から効果的な予防法を解説します。
【運動】
身体を動かして、骨に刺激を与えることが大切です。骨そのものを強くする効果や、筋力をつけて転倒や骨折を予防する効果が期待できる運動を紹介します。
①かかと落とし
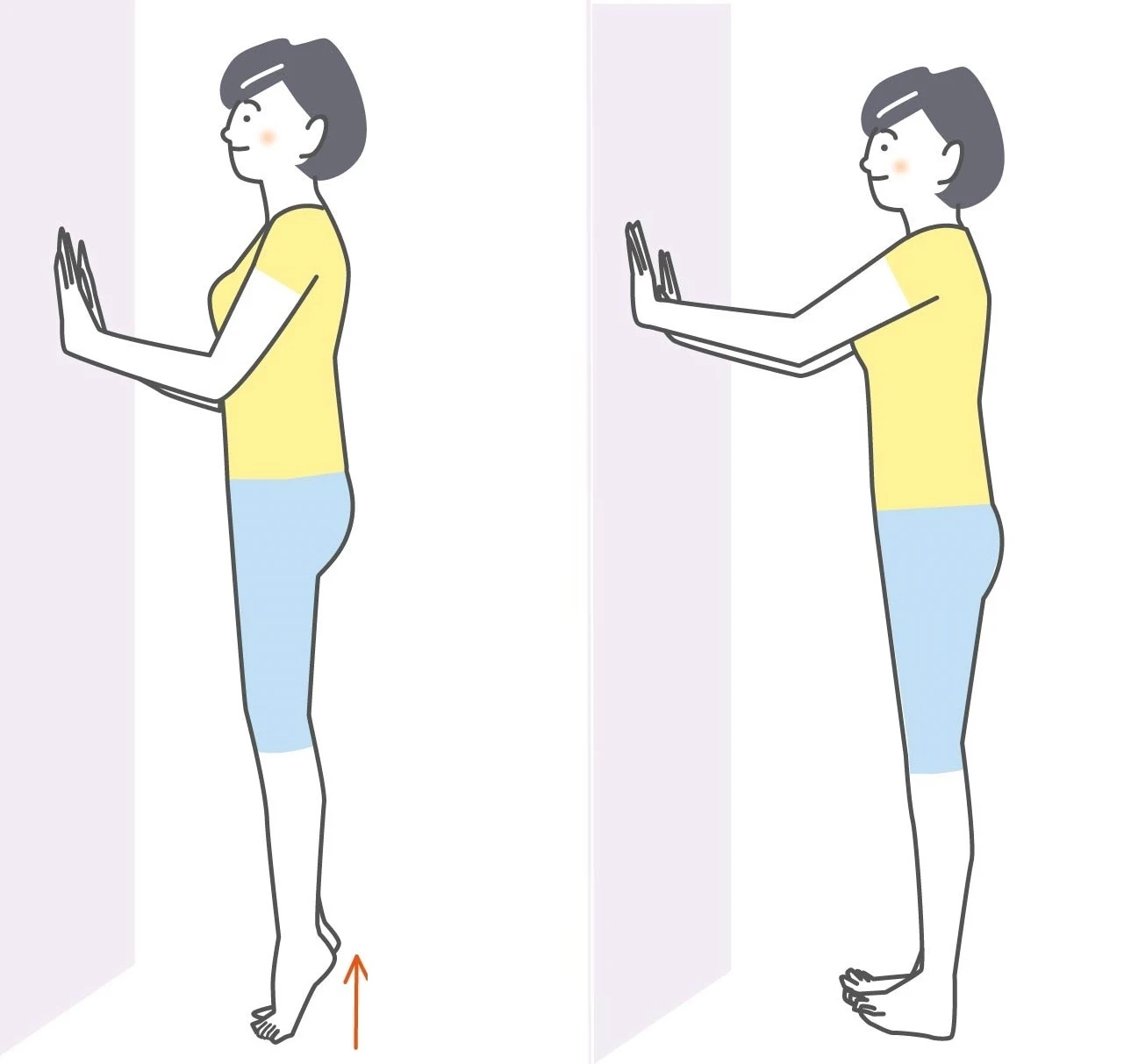
1. 壁やテーブルなどに両手をつき、足を肩幅くらいに開いて立つ
2. 両脚のかかとを上げる
3. 衝撃を加えるように「ストン」と、かかとを落とす
かかとへの刺激は、大腿骨(太ももの骨)の骨密度を高める効果があるといわれています。1セットあたり10〜20回を目安に、1日3セット(朝・昼・夕など)行ってみましょう。
②椅子スクワット
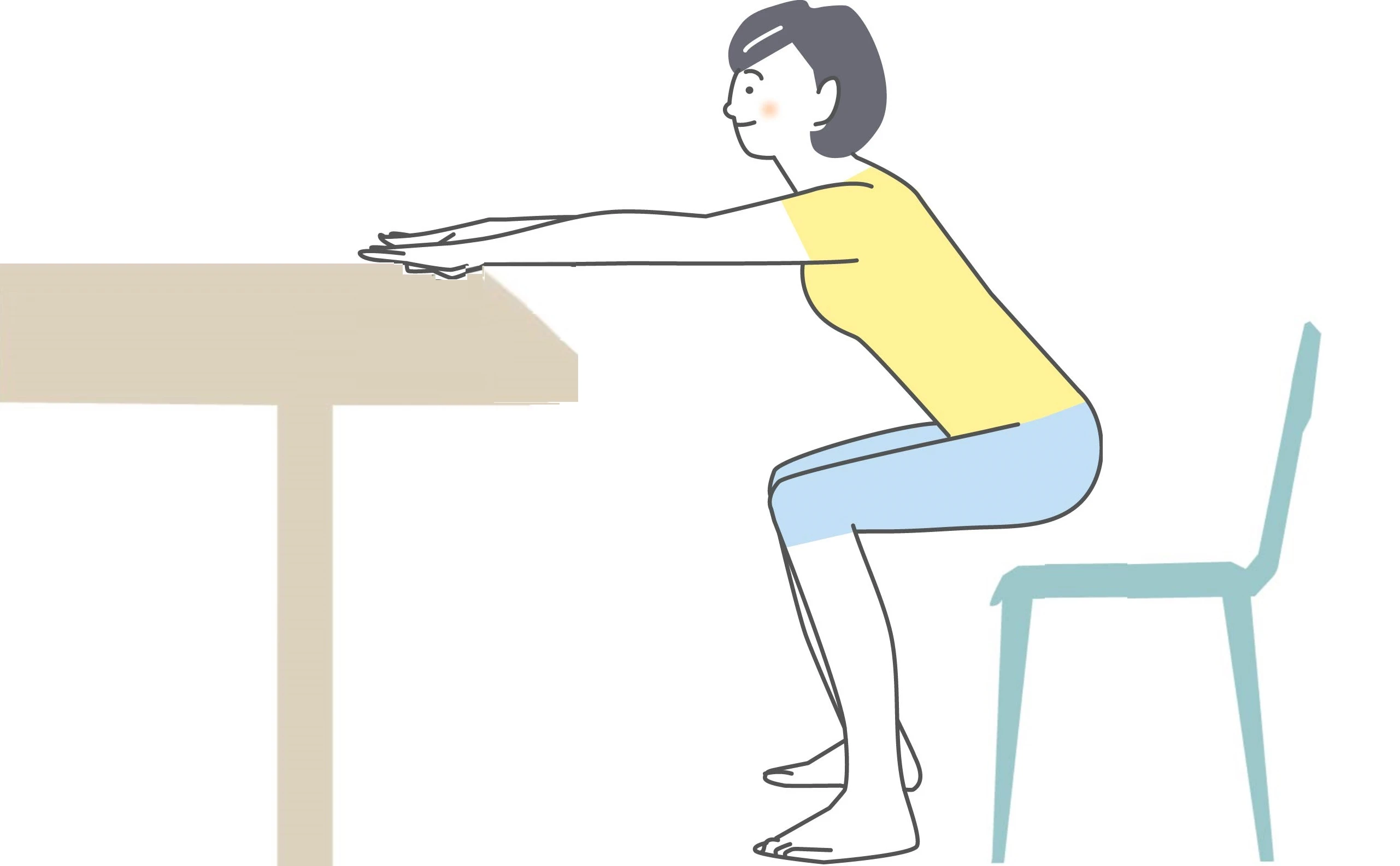
1. 壁やテーブルなどに両手をつき、足を肩幅くらいに開いて立つ
2. 腰を引きながら2~3秒かけて椅子に座る
3. 2~3秒かけて立ち上がる
椅子スクワットは、太ももやお尻など、脚全体を効率よく鍛える運動です。脚の筋力がつくことで、転倒予防や骨折のリスク軽減につながります。
5~10回を1セットとして、1日1~2セットから始めましょう。慣れてきたらセット数を増やしたり、両手を胸の前で組んで行ったりすると、さらに効果的です。
③ウォーキング
ウォーキングは骨に持続的な刺激を与えるとともに、全身の筋力や心肺機能の維持にも役立ちます。また、屋外で日光を浴びることでビタミンDが生成され、カルシウムの吸収を助ける効果も期待できます。
1日の目標歩数は、8,000〜10,000歩程度が理想とされていますが、無理に歩数を増やそうとするよりも「10分だけ歩く」「買い物ついでに遠回りする」など、無理なく続けられる工夫をしましょう。
【食事】
丈夫な骨を維持するためには、「カルシウム」「ビタミンD」「ビタミンK」をバランスよくとることが大切です。それぞれの栄養素を多く含む食品と、メニューの例を紹介します。
①カルシウム
牛乳・ヨーグルト・チーズなどの乳製品のほか、小松菜・水菜などの野菜類、海藻、小魚にも豊富に含まれます。カルシウムは骨の主成分であるため、意識的にとるようにしましょう。
②ビタミンD
ビタミンDは、カルシウムの吸収を助ける働きがあり、サバや鮭など脂の多い魚、きのこ類に含まれます。
③ビタミンK
ビタミンKは、カルシウムを骨に定着させる「オステオカルシン」というたんぱく質を活性化させる栄養素です。特にほうれん草、小松菜、納豆などは1食あたりの含有量が多く、効率的に摂取できる食品です。
【メニュー例】
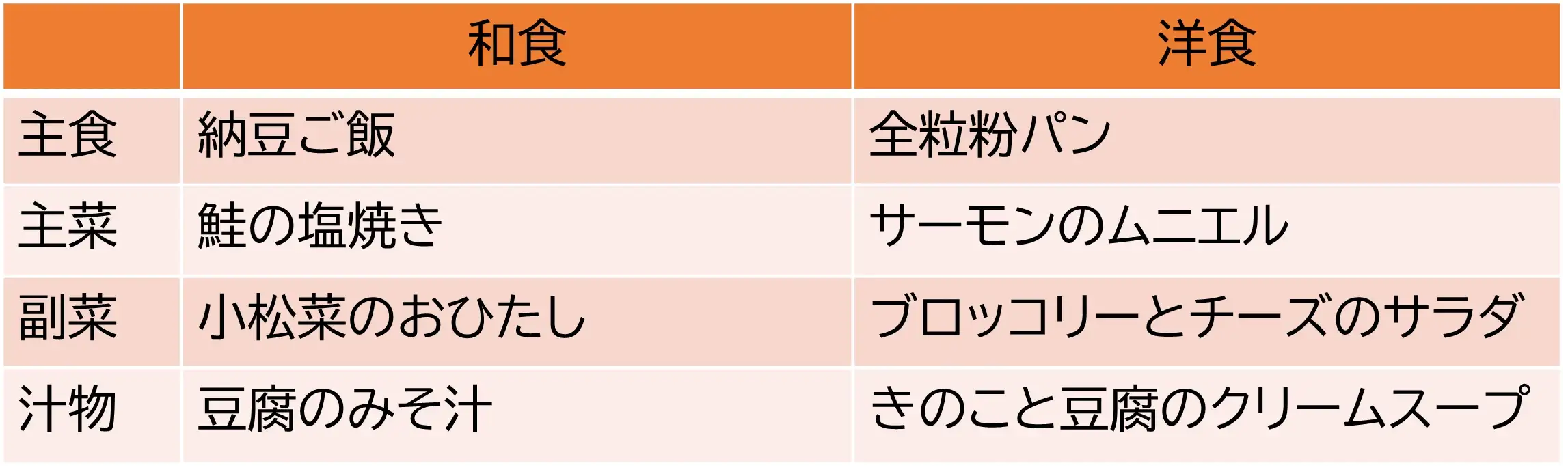
和食
・主食:納豆ご飯
・主菜:鮭の塩焼き
・副菜:小松菜のおひたし
・汁物:豆腐のみそ汁
洋食
・主食:全粒粉パン
・主菜:サーモンのムニエル
・副菜:ブロッコリーとチーズのサラダ
・汁物:きのこと豆腐のクリームスープ
和食・洋食どちらでも、魚・大豆製品・緑黄色野菜を組み合わせることで、自然と骨を強くする食事になります。毎日の食卓に少しずつ取り入れる工夫をしましょう。

運動や食事で骨を強くすることは大切ですが、それ以外の「プラスαの対策」も重要です。骨をもろくする病気の治療や、転倒を防ぐための生活環境の整備も行いましょう。持病がある場合は主治医の指示に従い、薬の服用や定期的な通院・治療を続けて症状の悪化を防ぐことも大切です。
環境面では、以下のような工夫がおすすめです。
①滑り対策:床に滑り止めマットを敷く、滑りにくい靴下を着用する

②明るさの確保:夜間の廊下やトイレには、センサー付きの足元灯を設置する

③段差の解消:特に部屋の敷居のようなわずかな段差に注意し、段差解消スロープを活用する

病気の管理と安全な住環境づくりを心がけ、運動や食事の効果をさらに高めることで、骨粗しょう症や骨折の予防につなげましょう。

著者:鈴木康峻
2008年理学療法士免許取得。長野県の介護老人保健施設にて入所・通所・訪問リハビリに携わる。
リハビリテーション業務の傍ら、介護認定調査員・介護認定審査員・自立支援型個別地域ケア会議の委員なども経験。
医療・介護の現場で働きながら得られる一次情報を強みに、読者の悩みに寄り添った執筆をしている。
得意分野:介護保険制度・認知症やフレイルといった高齢者の疾患・リハビリテーションなど
保有資格:理学療法士・ケアマネジャー・福祉住環境コーディネーター2級